Alternatives à la transfusion homologue
Intérêt d’un logiciel d’aide à la décision « HémoGes » en chirurgie orthopédique programmée au Centre Hospitalier Lyon-Sud – P-01
Écrit par Docteur Laurence AUGEY (PIERRE-BENITE, FRANCE), Docteur Stéphanie HEDOUX (PIERRE-BENITE, FRANCE), Docteur Stéphanie PARAT (PIERRE-BENITE, FRANCE), Docteur Pierre-yves PETIT (PIERRE-BENITE, FRANCE), Professeur Vincent PIRIOU (PIERRE-BENITE, FRANCE), Docteu
Depuis 2003, à la consultation pré anesthésique en orthopédie nous utilisons un logiciel d’aide à la décision d’une stratégie d’épargne transfusionnelle (HémoGes). Les algorithmes prennent en compte le terrain du patient, le taux d’hémoglobine, les pertes sanguines prévisibles et autorisées, le délai avant l’intervention, et les recommandations nationales. Des stratégies « active » (SA), (érythropoiètine (EPO), transfusion autologue programmée (TAP)) ou « ne rien faire » (S0) sont proposées. Nous avons évalué l’impact d’HémoGes sur la transfusion homologue.
Matériel et méthode : il s’agit d’une étude observationnelle prospective de novembre 2010 à janvier 2011. Tous les patients ayant bénéficié d’une arthroplastie de hanche ou de genou (premièreintention ou reprise) ont été inclus. Les données ont été recueillies dans HémoGes, Cristal-net, Hémoserveur.
Résultats : 164 patients ont été inclus et 16 transfusés (9.8%). HémoGes a été utilisé chez 106 patients (65%), la stratégie suivie dans 70 cas (66%). Parmi les patients transfusés, 5 étaient inclus dans HémoGes (5%), 3 SA non applicables ou non suivies justifiées, 1 SA non suivie non justifiée, 1 S0. 11 patients non inclus dans HémoGes ont été transfusés (19%), la différence est significative (p< 0.05). 3 patients ont bénéficié d’EPO et aucun de la TAP.
Discussion : L’utilisation d’HémoGes permet une diminution significative du recours à la transfusion homologue mais les stratégies actives ont finalement été peu suivies. La décision était le plus souvent justifiée par une contre-indication à l’EPO, un délai insuffisant pour organiser les prélèvements autologues, le coût ou le refus du patient. Ces résultats plaident pour une actualisation des algorithmes avec l’acide tranéxamique en particulier, la TAP n’étant plus la technique de référence comme alternative à la transfusion homologue. Cette évolution est indispensable pour obtenir une adhésion des praticiens à l’utilisation exhaustive d’HémoGes.
Prise en charge du risque transfusionnel en chirurgie prothétique du genou à la clinique Saint Charles, La Roche sur yon – P-02
Écrit par Docteur Remi BOCQUET (LA ROCHE SUR YON, FRANCE)
La chirurgie prothétique du genou (PTG) est associée à un risque hémorragique important nécessitant la mise en place de protocoles d’épargne transfusionnelle pour minimiser le risque de la transfusion homologue.
La prise en charge de patients de plus en plus âgés pose également le problème du risque thrombotique pour laquelle la gestion des anticoagulants en péri opératoire expose à un sur-risque hémorragique et à une morbidité chirurgicale ou cardio-vasculaire éventuelle. La prévention du risque thromboembolique veineux est standardisé dans notre ES : anticoagulant (fondaparinux à partir de mai 2003 puis dabigatran depuis 2009) associé à une contention élastique des membres inférieurs.
L’objectif étant d’obtenir une réduction des anémies postopératoires avec un taux de transfusion homologue faible, ces protocoles ont été évalués régulièrement dans le cadre d’EPP et lors de l’accréditation de l’ES.
Nous avons réalisé une étude observationnelle sur l’ensemble des patients opérés d’une PTG au sein de l’ES du 1er mai 2003 au 1er mai 2012. La cohorte a comporté 1482 cas de PTG consécutives.
Ont été évalués l’ensemble des pratiques transfusionnelles : transfusion homologue et autologue (TAP et récupération per-opératoire) et alternatives médicamenteuses (EPO, fer injectable et anti-fibrinolytique).
De façon prospective a été colligé la survenue d’un événement thromboembolique.
Enfin une étude pharmaco économique a été réalisée en 2011 dans le cadre d’une EPP pour déterminer le surcout engendré par mise en place d’un protocole médicamenteux de l’anémie péri opératoire.
Retransfusion du sang médiastinal épanché en période postopératoire de chirurgie cardiaque – P-03
Écrit par Docteur Mustapha BELAIDI (ST HERBLAIN, FRANCE), Professeur Yvonnick BLANLOEIL (ST HERBLAIN, FRANCE), Docteur Claude CHABEBRT (ST HERBLAIN, FRANCE), Docteur Athanase COURBES (ST HERBLAIN, FRANCE), Docteur Modesto FERNANDEZ (ST HERBLAIN, FRANCE), Docteur Th
La retransfusion après lavage du sang médiastinal épanché postopératoire (RSPO) de chirurgie cardiaque est l’un des moyens préconisés pour l’épargne transfusionnelle(1).
Ce travail vise à décrire la mise en place en routine, d’une procédure permettant sa réalisation en post opératoire de chirurgie cardiaque et son évaluation. Données exprimée en médiane[interquatile].
Matériels & méthodes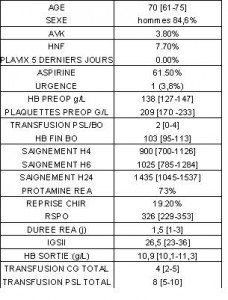
Une procedure conforme aux bonnes pratiques a été rédigée, sa mise en œuvre assurée par l’équipe médicale. Le seuil de saignement a été fixé à 400ml à H+4 de la fin d’intervention selon le rendement du système de lavage Cell-saver.
Les données collectées étaient les traitements antiagrégants et anticoagulants, biologie pré per et postopératoires, durées de procédures, de ventilation, de séjour; IGSII, complications, saignement postopératoire; volume RSPO transfusé; transfusion de PSL; traitement hémostatiques.
Résultats
26 patients ont été traités; 85% d’hommes d’âge 70[61-75]ans. Le saignement post-opératoire était de 900 [700-1126]ml à H+4. Le traitement par cellsaver a permis la retransfusion de 326ml de sang à un Ht de 44.5%. 5 patients (20%) ont eu une reprise chirurgicale pour hémostase. Au total 23/26 patients on été transfusé.
L’étude rétrospective de 310 opérés consécutifs sur 3 mois en 2010 à révèlé que 68 (22%) présentaient un saignement > 400ml à H+4. Ce qui suggère qu’une mise en œuvre est possible pour plus de 200 patients par an.
Conclusion
La mise en place d’une procédure systématique de retransfusion du sang épanché est réalisable moyennant une implicaction forte de l’équipe médicale. Si une épargne transfusionnelle peut être espérée, elle ne semble pas permettre d’éviter la transfusion homologue. Une étude complémentaire est nécessaire pour valider sa pertinence en terme économique et d’épargne transfusionnelle. Cette technique doit s’intégrer dans une stratégie multimodale d’épargne sanguine.
Reference Ferraris VA . STS task force Ann Thor Surg 2007; 83
La transfusion autologue programmée (TAP) est-elle pertinente lors de la chirurgie de la scoliose pédiatrique à l’Assistance Publique des Hôpitaux de Marseille (AP-HM) ? – P-04
Écrit par Docteur T. GSELL (MARSEILLE, FRANCE), Docteur Bernard LASSALE (MARSEILLE, FRANCE), Docteur O. PAUT (MARSEILLE, FRANCE)
La chirurgie de la scoliose pédiatrique est une chirurgie réglée hémorragique. Le but de cette étude était d’évaluer la pertinence de la TAP comme technique d’épargne transfusionnelle.
Nous avons réalisé une étude de cohorte rétrospective monocentrique des chirurgies scoliotiques de 2010, en comparant le groupe bénéficiant d’une TAP (GrTAP) au groupe pris en charge de manière standard (GrSTD). Tous les patients ont reçu une supplémentation en fer.
Dans le GrTAP, si l’Hb<130g/L, le prélèvement était remplacé par une injection d’EPO (600 UI/Kg).
Les scolioses idiopathiques ont fait l’objet d’une étude particulière en sous-groupe au sein de chaque groupe (Gr ID-TAP et GrID-STD). L’évaluation des indications de transfusion de CGR s’appuie sur les recommandations AFSSaPS de 2002.Le résultat de l’analyse multivariée des facteurs de risque de transfusion est calculé au seuil d’incertitutde de 5%.
94 patients ont été inclus dont 32 dans le GrTAP (34%). Sur ces derniers, 83% présentaient une scoliose idiopathique. 53 unités de sang ont été prélevées et dissociées dont 38% des CGR et 85% des PFC sont restés inutilisés et ont été détruits. 6 patients ont, en plus, bénéficié d’injections d’EPO.
La fréquence des transfusions homologues était différente dans les 2 groupes (21% pour GrSTD vs 0% pour GrTAP au seuil p=0,005). La TAP était un facteur de risque indépendant de la transfusion effective du patient (OR=6,2 [1,4-26]). Le GrTAP avait significativement plus de transfusions inadéquates (85%) que le GrSTD (15%) au seuil p<0,001 (image). Il n’y avait pas de différence d’Hb préopératoire entre les 2 groupes. Un patient (6%) du GrID-STD (n=17) a été transfusé contre 14 patients (44%) dans le GrID-TAP (n=27) au seuil p=0,006. Le surcoût associé à la TAP était estimé à 8 646€/an.
Bien que la TAP permette de réduire significativement la transfusion homologue chez des enfants et adolescents opérés d’une scoliose, dans de nombreux cas, la transfusion était injustifiée. Le taux de transfusion globale et de destruction des PSL autologues prélevés suggère que les pertes sanguines ne sont pas assez abondantes pour rendre la TAP pertinente dans notre pratique.
Nous envisageons une Evaluation des Pratiques Professionnelles afin de définir un algorithme de prise en charge incluant la place de la TAP et des techniques alternatives (EPO, antifibrinolytiques) dans notre stratégie d’épargne.
Certification et sécurité transfusionnelle
Evaluation des pratiques paramédicales en transfusion sanguine à l’Hôpital d’Instruction des Armées Sainte-Anne, une nouvelle approche. – P-05
Écrit par Docteur Philippe AGUILON (TOULON, FRANCE), Docteur Véronique CELLARIER (TOULON, FRANCE), Professeur Jean-pierre DE JAUREGUIBERRY (TOULON, FRANCE), Monsieur Benjamin LECHEB (TOULON, FRANCE), Monsieur Bruno TURCHESCHI (TOULON, FRANCE)
Dans le cadre de la certification, l’évaluation des pratiques professionnelles (EPP) en transfusion sanguine est devenue incontournable au sein des établissements de santé. L’Hôpital Sainte-Anne s’est engagé dans cette démarche depuis plusieurs années. En 2011, nous avons tenté une nouvelle approche de l’EPP paramédicale lors des transfusions sanguines.
L’ensemble des services cliniques transfuseurs a été évalué proportionnellement à leur activité transfusionnelle. L’EPP portant sur 31 CGR s’est déroulée sur 9 semaines au cours de transfusions réalisées entre 8h et 19h30, du lundi au dimanche inclus.
Dès la délivrance d’un CGR, le technicien du site de transfusion sanguine appelait l’évaluateur qui disposait d’un délai de 10 à 45 minutes pour se rendre dans le service, auprès de l’infirmier(e) responsable de la transfusion sanguine. Il appréciait, grâce à une grille d’évaluation, les pratiques et les connaissances de l’infirmier dans leur globalité, de l’acheminement du CGR à la traçabilité de l’acte dans le dossier transfusionnel.
L’intérêt de cette démarche est d’intervenir rapidement et sans préavis. L’évaluation ainsi réalisée reflète plus fidèlement la pratique quotidienne des paramédicaux, sans induire le biais d’une enquête programmée à l’avance et plus ou moins attendue par l’évalué.
Les résultats obtenus ont ainsi permis de mettre en exergue des écarts de pratique et des lacunes en connaissances théoriques, qui n’avaient jamais été dépistées par les EPP précédentes.
De la conformité de remplissage des ordonnances de PSL à l’évaluation des prescriptions – P-06
Écrit par Docteur Claire BOULAT (CRETEIL, FRANCE), Docteur Edith DE MEYER (CRéTEIL, FRANCE), Docteur Mongi FOURY (CRéTEIL, FRANCE), Docteur Claire RIEUX (CRéTEIL, FRANCE)
Dans le cadre de la certification V2010, nous avons mené une évaluation (1) de la conformité des renseignements sur l’ordonnance de PSL et (2) de l’adéquation entre consignes transfusionnelles et PSL prescrits.
Toutes les ordonnances de PSL sur 6 jours consécutifs ont été analysées vis-à-vis des informations règlementaires et comparées aux bordereaux de délivrance.
262 ordonnances pour 146 patients ont été recueillies. 40% présentaient au moins un item non renseigné et 16% présentaient une non conformité bloquant la délivrance par l’EFS : absence de document de groupage, de RAI à jour ou de prélèvements (29), de la signature du prescripteur (7), du résultat de la numération plaquettaire (5), de l’indication de la transfusion de plasma (1). L’item le mieux renseigné était l’identité du patient avec 4 non conformités correspondant à l’absence du nom de jeune fille. Le domaine pathologique était l’item le moins bien renseigné (60.3% de conformité).
La non prescription d’une qualification et/ou transformation, corrigée par l’EFS a été notée dans 26% des cas : CGR phénotypés (30), CGR compatibilisés (18), irradiation (10), CP phénotypés HLA (11). 7 ordonnances présentaient une prescription de qualification non justifiée. Dans 22% des cas, L’EFS a délivré des CGR phénotypés sans indication réglementaire.
Cette étude montre que des améliorations peuvent être attendues vis à vis des items à renseigner, en particulier concernant les examens immuno-hématologiques devant accompagner l’ordonnance lors de la commande. D’autre part, elle illustre le fait que les prescripteurs se reposent sur l’EFS quant au choix de la qualification et/ou de la transformation des PSL. Nous prévoyons d’en étudier les raisons et de poursuivre l’étude en analysant la pertinence des prescriptions. Les résultats seront discutés au sein de notre communauté médicale.
Délai délivrance-transfusion : un indicateur de qualité ? – P-07
Écrit par Docteur Edith DE MEYER (CRéTEIL, FRANCE), Monsieur Antoine QUINTEL (CRéTEIL, FRANCE), Docteur Claire RIEUX (CRéTEIL, FRANCE)
Notre hôpital est un établissement monobloc de 15 étages bénéficiant d’un site EFS intra-muros, nous y développons depuis longtemps une politique de durée de conservation minimale des PSL dans les unités de soins. En préparation de notre certification, nous avons souhaité évaluer les délais entre délivrance des PSL et début de transfusion.
Sur une période de deux fois un mois, nous avons enregistré tous les bordereaux de délivrance complétés par les données de traçabilité. Les horaires de distribution et de transfusion, le nombre et type de PSL ainsi que la répartition par service, ont été analysés.
2782 distributions correspondant à 5173 PSL ont été analysées. Le premier PSL est transfusé dans l’heure qui suit la délivrance dans 87,5% des cas avec des variations selon le type de PSL (CP:96,7% ; Plasmas:92,9% CGR:82,2%) et selon le service (de 65% à 100%). Six CGR correspondant à 3 distributions ont été transfusés au-delà du délai légal de 6 heures. Ces dysfonctionnements étaient liés pour deux d’entre eux à un retard dans l’organisation des soins et à un retard au bloc opératoire au cours d’une greffe hépatique. Les résultats détaillés par PSL, par service et en tenant compte du dernier PSL transfusé seront présentés. Cette étude nous a également permis de noter que 36.4% des transfusions étaient effectuées entre 18h et 8h avec d’importantes variations selon les services.
Cette analyse nous a montré que le taux de non-conformité en matière de délai de transfusion est faible (0,1%) mais l’identification des dysfonctionnements permet de travailler en profondeur sur le processus transfusionnel. Le nombre important de transfusions réalisées après 18h, soulève la question de la pertinence de ces transfusions de nuit et l’intérêt d’une étude prospective sur ce thème. Nous pensons que le suivi régulier des horaires et délais de transfusion est un indicateur facile à obtenir et intéressant à suivre dans le contexte d’une démarche qualité.
Dépôts de sang
Transfusion en néonatalogie au CHI de CRETEIL – P-08
Écrit par Docteur Françoise LELONG (CRETEIL, FRANCE)
Les risques résiduels de la transfusion ont conduit à développer des stratégies d’épargne et de réduction du nombre de donneur par l’utilisation de poches pédiatriques « réservées »(PP). Des unités pédiatriques issues d’un même donneur sont réservées à un enfant donné.
Ces CGR étaient déleucocytés, irradiés, CMV négatif, protocole modifié en 2003 par la suppression du qualificatif irradié (permettant une utilisation jusqu’à 42 jours) et le qualificatif CMV négatif restreint aux prématurés de <32 SA.
L’utilisation des PP étant faible (58%) et en diminution en 2010, ce point a été l’objet d’une discussion avec les réanimateurs et notre site distributeur EFS H. MONDOR lors du CSTH de décembre 2010.
Ainsi, 2 modifications ont été mises en place dès le 1er janvier 2011:
- ajustement des prescriptions (en dehors de cas particuliers)
- 24 et 25 SA, première semaine de vie: 3 PP
- >25 SA et <1000g: 2 PP
- >1000g: 1 PP
- coupure asymétrique de la poche mère, en un nombre de PP variable selon la rareté du phénotype.
Une évaluation à 6 mois a été faite pour son impact sur le nombre de poches jetées et le respect du protocole impliquant 3 acteurs: le service de réanimation (conformité de la prescription), le dépôt (commande des PSL selon la procédure) et l’EFS (adéquation de la préparation par rapport à la commande).
Une surveillance organisée des poches libérables et réutilisables a du être mise en place.
Ce protocole a ainsi permis en 2011 de diminuer le nombre de PP jetées (21 versus 70 en 2010) et d’augmenter le taux d’utilisation de 58 à 79%.
Deux indicateurs sont alors été mis en place : le nombre de poches détruites de volume 100 ml qui ne devraient jamais être détruites car utilisées pour d’autres patients si ce protocole était respecté.
Il faut noter que ceci s’accompagne d’une économie importante de matière première (GR) puisque seules des poches de 50 ml ne seraient jetées mais ceci n’a pas d’impact financier positif pour le dépôt.
Evaluation de la gestion des dépôts de sang en Côte d-Ivoire. – P-09
Écrit par Docteur Bamory DEMBELE (ABIDJAN, COTE D’IVOIRE), Docteur Kouao Maxime DIANE (ABIDJAN, COTE D’IVOIRE), Docteur Jules HYDA (ABIDJAN, COTE D’IVOIRE), Docteur Seidou KONATE (ABIDJAN, COTE D’IVOIRE), Docteur Bath Onesime N’GUESSAN (ABIDJAN, COTE D’IVOIRE), Doc
Contexte :
La bonne gestion du dépôt de sang participe au renforcement de la sécurité transfusionnelle.
Le but de notre étude était de faire l’état des lieux sur les dépôts de sang en Côte d’Ivoire en vue de renforcer leurs capacités et harmoniser les pratiques.
Matériels et méthode :
Nous avons effectué une mission d’évaluation des dépôts de sang des villes de l’intérieur de la Côte d’Ivoire du 05 au 23 octobre 2009. Le champ de l’évaluation a concerné le personnel du dépôt de sang, le local, le matériel, l’approvisionnement et la délivrance.
La collecte des données a été faite à l’aide d’un questionnaire administré au cours d’un entretien dirigé auprès du personnel.
L’analyse des données a été faite à l’aide des logiciels Epidata et Stata.
Résultats :
Sur un total de 62 ES visités, 47 (76%) avaient leurs dépôts de sang fonctionnels au moment de la visite.
La majorité des dépôts (74.47%), était localisé au sein du laboratoire, dans 19.15% à la pharmacie et dans 3 cas dans les services cliniques.
Au niveau du personnel, le responsable médical du dépôt était dans 55.32% un médecin et 23.40% un pharmacien.
Le matériel utilisé pour la conservation des PSL était un réfrigérateur type banque de sang dans 23 cas sur 47 et un réfrigérateur domestique dans 23 cas sur 47.
Le mode d’approvisionnement le plus utilisé était le transport en commun dans 42.55% des cas.
33 ES sur 47 (70.21%) disposaient d’un registre de délivrance et de traçabilité.
Conclusion :
Au vu des résultats de la mission d’évaluation des dépôts de sang, nous recommandons de:
– Réglementer les procédures de gestion des dépôts de sang.
– Former les différents acteurs du système transfusionnel en vue de corriger les mauvaises pratiques observées sur le terrain
– Equiper les grandes structures de soins en réfrigérateurs type banque de sang
– Installer des Comités de Sécurité Transfusionnelle et d’Hémovigilance dans les ES utilisant le sang;
– Poursuivre les missions de supervision.
Une mesure simple en Nord Pas-de-Calais consécutive à l’enquête nationale sur la délivrance en urgence de PSL à partir des dépôts de sang des établissements de santé – P-10
Écrit par Mademoiselle Laurence BRISSET (EURALILLE, FRANCE), Docteur Philippe CABRE (EURALILLE, FRANCE), Docteur M RESPONSABLES DES DéPôTS DE SANG (NORD PAS DE CALAIS, FRANCE), Docteur Marianne SANDLARZ (EURALILLE, FRANCE)
L’arrêté du 10 septembre 2003 définit la délivrance des produits sanguins labiles (PSL) en urgence selon 3 niveaux:
- urgence vitale immédiate (UVI) : obtention de PSL sans délai,
- urgence vitale (UV) : obtention de PSL en moins de 30 minutes,
- urgence relative (UR): obtention de PSL en 2 à 3 heures.
La délivrance dans notre région repose sur un maillage territorial composé de 4 sites de l’établissement français du sang (EFS) et de 50 dépôts en établissements de santé (ES).
Tous les ES de notre région délivrant des PSL en urgence (47/47) ont participé à l’enquête nationale sur ce thème du 12 au 26 septembre 2011. 55 %(26/47) ont traité 184 prescriptions avec cette mention pour 400 PSL concernant 167 patients.
Le temps écoulé depuis la prescription jusqu’à la pose du premier PSL est en moyenne de 24 minutes (mn) en UVI, 48 mn en UV, et 134 mn en UR.
Les dépôts de délivrance ont traité 97,9% (92/94) des prescriptions en urgence relative concernant 45% (180/400) des PSL et 90 patients.
La mauvaise compréhension des différentes catégories d’urgence est soulignée par les responsables de dépôt, évoquée dans 59,46% des 37 prescriptions gérées de façon non optimale selon eux.
S’il apparait que l’organisation territoriale permette l’accès au PSL dans un temps adapté à l’état du malade, en revanche le pourcentage d’UR est probablement surestimé. Une analyse plus approfondie soulignedans bon nombre d’ES un mésusage de cette mention « d’UR » (entendue comme «délai souhaité d’obtention du PSL») et une « angoisse » face à la case non cochée. Ceci nous a conduit à formuler une mesure incitatrice de réorganisation de la mise en page de la prescription : l’ajout d’une case « non urgent » dans la partie dévolue aux niveaux d’urgence. Cette modification concrète s’est accompagnée de mesures de rappel d’information auprès des prescripteurs sur les niveaux d’urgence en transfusion sanguine.
Formation
Formation en transfusion sanguine des internes au CHG Narbonne – P-13
Écrit par Docteur Jean Claude GOUIRY (NARBONNE, FRANCE)
Introduction
La journée d’accueil informe les internes des pratiques spécifiques au CH. Ils rencontrent les administratifs, médecins, pharmacien.
Le correspondant d’hémovigilance (CH) y intervient. En fin d’exposé, il leur propose de dispenser une formation complémentaire.
La transfusion sanguine n’intéresse peu ou pas les médecins et internes, mais le groupe du semestre Mai-Novembre 2011 à réclamé une formation pratique.
L’heure de formation proposée par les internes: 18h30 après la fin de leur activité hospitalière.
Cette formation a été faite en partenariat avec le pharmacien hospitalier pour la partie MDS.
Le laboratoire LFB a exposé les divers MDS(fabrication,sécurisation) a fourni des boîtiers de télé-vote, pour rendre la formation plus attrayante, et un buffet dînatoire en raison de l’heure tardive.
Sujets abordés
Groupes sanguins
– antigènes
– anticorps
Synthèse des anticorps, consequence en transfusion
– anticorps irréguliers
– réalisation du groupe et identito-vigilance
– RAI,EDCL
L’acte transfusionnel
– CULM réalisation,intérêt
PSL
– Concentré de Globules Rouges
– Plasma Frais Congelés
– Concentré de Plaquettes
PSS ou MDS
– Processus de fabrication
– Traçabilité
– Indications
Prescription des PS
– femme (enceinte)
– enfant
– urgence
Cas concrêts
Pratique du CULM (ni enseigné ni pratiqué jusque là) permettant de répondre de façon pertinente aux IDE en cas de doute.
Qualifications des PSL en fonction des pathologies
Surveillance de l’immunisation d’une femme enceinte avec injection d’antiD
Résultat
Participation : 50% des internes avec satisfaction évaluée à 90%.
Conclusion
Il existe une demande certaine de la part des internes pour approfondir leurs connaissances en transfusion, cette formation devrait être développée durant les études médicales.
Les CH peuvent tenir un rôle très important dans cette démarche. Les ES devraient allouer du temps spécifique à cette activité (circulaire DGS/DH n° 40 du 7 juillet 94 relative au décret n°94-68 du 14 janvier 94).
Vos coursiers savent-ils ce qu’ils transportent ? – P-14
Écrit par Docteur Béatrice LESIMPLE (CHOLET CEDEX, FRANCE)
Introduction :
Une enquête a été menée dans notre établissement auprès des personnes chargées du transport des PSL du dépôt vers les unités de soins. L’objectif était d’évaluer leurs connaissances sur la spécificité de ce transport, et de recueillir leurs ressentis.
Méthode :
Sur une période de 3 mois, toutes les personnes venant chercher des PSL remplissaient un questionnaire. Les thèmes abordés portaient sur : les informations données pour la course ; la connaissance des produits et les dysfonctionnements observés.
Résultats :
Dans notre établissement, il n’existe pas d’équipe de coursiers dédiée, chaque service demandant soit à l’aide soignante soit à l’agent de service hospitalier d’aller au dépôt.
22 personnes ont été interrogées. 68% savent énoncer pour quel patient est destinée la transfusion, le type de produit attendu, mais n’ont pas eu d’information sur le nombre de poches. 87% des personnes profitent de la course au dépôt de sang pour effectuer d’autres courses (laboratoire, pharmacie, radiologie) sans ordre précis. 82% ignorent les degrés d’urgence en transfusion et 50% ne connaissent pas les caractéristiques du produit transporté.
Les principales critiques formulées étaient : les nombreux allers-retours dans le service en raison de dossier incomplet ; un stress par rapport à la gestion des multiples courses différentes ; le temps d’attente au dépôt.
Conclusions :
Suite à cette enquête, des rappels sur les bonnes pratiques en transfusion ont été diffusés auprès des soignants notamment la vérification du dossier complet avant le départ des personnes de course. Une formation institutionnelle, fortement sollicitée lors de l’enquête, a également été mise en place sur le rôle du coursier dans la chaîne transfusionnelle, avec un volet théorique (produits, transport) et une visite du dépôt de sang explicitant les étapes de la délivrance. Ceci a permis de responsabiliser les personnes de courses, maillon essentiel entre le dépôt et le service de soins.
Intérêt de l’e-formation pour les infirmières qui transfusent: le bilan après deux ans – P-15
Écrit par Docteur Jean Jacques CABAUD (PARIS, FRANCE), Docteur Catherine TROPHILME (PARIS, FRANCE), Madame Sophie VESSIERE (PARIS, FRANCE)
Face aux difficultés rencontrées par les établissements de santé pour organiser des formations à la sécurité transfusionnelle accessibles à l’ensemble des professionnels concernés et régulièrement actualisées, une formation assistée par ordinateur a été conçue en 2008 par l’INTS, réalisée et distribuée par Formadirect. En 2 ans, plus de 14300 professionnels ont suivi la formation dans une centaine d’établissements. La grande variété des établissements inscrits, tant par leur taille (5 à 2500 inscrits) que par leur profil (public, universitaire, privé, court, moyen, long séjour, EHPAD, HAD, centres de dialyse, sociétés de travail temporaire) montre qu’elle répond à une attente générale. La majorité des participants a souligné la facilité d’utilisation de cet outil de formation et s’est déclarée globalement satisfaite.
Des organisateurs locaux de cette formation ont fait part des points forts et des points à améliorer ressortant de leurs expériences. L’e-formation permet de délivrer un message commun, validé par un groupe d’experts, à l’ensemble du personnel, sur une même période, intégrant les nouveaux, les vacataires. Le contenu peut être adapté aux pratiques locales. La formation est validée par un questionnaire individuel proposé en fin de formation puis éventuellement à nouveau après mise en pratique sur le terrain.
Les clés de la réussite passent par un suivi local des parcours, avec relances individuelles, la disponibilité des postes informatiques, l’organisation de formations pratiques, ateliers complémentaires de cet enseignement théorique. Il est indispensable d’anticiper la prise en charge des professionnels ne validant pas la formation : formation complémentaire, tutorat dans les services, nouvelle évaluation.
L’implication d’un coordonnateur local est donc capitale. Cette e-formation constitue dans la plupart des établissements une première expérience avec cette nouvelle technologie de formation et les incite à développer d’autres thématiques d’e-formation.
Enseignement de la transfusion : outils pédagogiques pour les travaux dirigés – P-16
Écrit par Madame Marie-chantal DUBOIS (BORDEAUX, FRANCE), Docteur Pierre FIALON (BORDEAUX, FRANCE), Madame Chantal FRATTI (BORDEAUX, FRANCE), Madame Virginie MOISSET (BORDEAUX, FRANCE), Docteur Sophie PUJOL (BORDEAUX, FRANCE), Docteur Mayse PUNTOUS (BORDEAUX, FRANC
Dans le cadre de l’unité d’enseignement 4.4.S4. l’étudiant en soins infirmiers apprend à réaliser des actions répondant aux bonnes pratiques transfusionnelles et développe une habileté gestuelle.
L’Unité de Sécurité Transfusionnelle et d’Hémovigilance (USTH), en collaboration avec les IFSI du CHU, a élaboré des séquences de Travaux Dirigés (TD) correspondant à ces exigences et complétant 4 heures de cours magistraux sur le processus transfusionnel.
Ces TD sont dispensés par l’USTH et par les cadres formateurs après qu’ils aient reçu une formation spécifique à l’utilisation du matériel pédagogique mis à leur disposition ainsi que des rappels théoriques.
Les TD sont répartis en 2 ateliers interactifs de 4 heures.
Lors du TD n° 1, le processus transfusionnel est revu étape par étape.
Chaque étudiant dispose alors d’un dossier transfusionnel standard qui lui permet de s’approprier les documents au fur et à mesure qu’ils sont évoqués. A la suite de la réalisation du contrôle de concordance il réalise pour la première fois un Contrôle Ultime Pré-transfusionnel de compatibilité (CUP).
Le TD n° 2 quant à lui est pensé pour mobiliser et évaluer les connaissances acquises par l’étudiant et renforcer son esprit critique.
Chaque étape du processus transfusionnel est reprise sous forme d’exercices individuels. La correction est collective et accompagnée d’un réajustement de connaissance.
Plusieurs types d’outils pédagogiques sont utilisés : questionnaire, grille de vérifications pré transfusionnelles, réalisation d’un CUP, exercice de lecture et d’interprétation de cartons-test, cas d’évènements indésirables et non conformités de demandes d’examens.
Ce matériel est entreposé dans des caisses à l’USTH, mises à la disposition des IFSI.
La création de ces différentes séquences pédagogiques permet une uniformisation de l’enseignement par les IFSI et propose une aide à l’apprentissage de l’acte transfusionnel perçu comme complexe.
Interprétation par le personnel soignant des réactions d’agglutination lors d’un CIU – P-17
Écrit par Docteur Hervé GOUëZEC (RENNES, FRANCE), Madame Isabelle LERENARD (RENNES, FRANCE), Madame Maggy REFFRAY (RENNES, FRANCE)
Introduction : Le contrôle immunologique ultime (CIU) étant une étape importante de l’acte transfusionnel, nous avons souhaité évaluer la qualité de son interprétation par les différentes catégories de personnel soignant (IDE spécialisés ou non et sages-femmes).
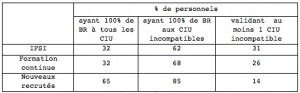
Méthode : L’évaluation est réalisée systématiquement au cours des formations d’accueil pour les nouveaux arrivants (nouveaux) sur le CHU, continue pour les professionnels du CHU et initiale des étudiants de 2 IFSI. Quelle que soit la circonstance, elle est réalisée à la fin de la formation théorique et pratique à l’aide d’un questionnaire comportant 25 images de CIU: 7 identiques, 10 compatibles, 8 incompatibles avec 2 choix de réponses «je transfuse = réactions compatibles ou identiques» ou «je ne transfuse pas = réactions incompatibles».
Résultats: 682 soignants ont été inclus : 114 nouveaux, 157 en formation continue (2011-2012) et 411 en IFSI (2010 à 2012). Globalement, le taux de bonnes réponses (TBR) est de 94% pour les nouveaux, 88% en formation continue et 84% en IFSI. Les taux de personnels (selon la catégorie) interprétant correctement les CIU figurent dans le tableau ci-dessous.
Conclusion: Les TBR sont très nettement meilleurs chez les nouveaux. Ce constat pourrait s’expliquer par le fait qu’il s’agit souvent de jeunes diplômés maîtrisant encore les bases théoriques et commençant à avoir une expérience pratique, alors que les séniors (ceux pratiquant peu la transfusion) présenteraient un déficit théorique et les étudiants un déficit pratique. Ce constat incite à poursuivre les formations continues en y intégrant des rappels théoriques. Il illustre également l’intérêt de limiter la validation d’un CIU par le personnel soignant aux situations où les réactions patient/CGR sont identiques.
Hémovigilance et Gestion des risques
Enquêtes d’hygiène par les Centres de coordination et de lutte contre les infections nosocomiales (CClin) dans le cadre d’Infections bactériennes transmises par transfusion (IBTT) à germes environnementaux : un vrai plus à l’évolution des pratiques – P-1
Écrit par Docteur Monique CARLIER (SAINT DENIS CEDEX, FRANCE), Docteur Arlette DELBOSC (BESANCON, FRANCE), Docteur Nadra OUNNOUGHENE (SAINT DENIS CEDEX, FRANCE), Docteur Rachel PETERMANN (SAINT DENIS CEDEX, FRANCE), Professeur Pierre WEINBRECK (LIMOGES, FRANCE)
Les IBTT d’imputabilité possible à certaine sont des effets indésirables receveurs (EIR) rares (incidence de survenue 0.6 EIR pour 106 PSL), survenant principalement avec les concentrés plaquettaires (CP) : incidence 3.1/106 CP. De 2010 à 2011, seuls 7 germes/80 isolés dans des CGR et 7/147 isolés dans des plaquettes lors de déclarations d’IBTT sont strictement d’origine humaine.
Dans ce contexte, la survenue consécutive fin 2011 de deux EIR à Bacillus (germe de l’environnement) a motivé la réflexion de l’ANSM et du groupe de travailIBTT de la CNH sur une possible prévention de ces EI, via un partenariat inédit InVS, EFS et Cclin et la réalisation d’enquêtes d’hygiène au sein des Etablissements de Transfusion Sanguine (ETS).
L’objectif de ces enquêtes est d’évaluer la maitrise du risque infectieux du prélèvement du don jusqu’à la délivrance des PSL.
La méthodologie de travail de l’équipe d’audit a été : -de récupérer les documents ad hoc ; -d’évaluer les pratiques à partir d’un ou plusieurs sites de collecte (fixe ou mobile) jusqu’à la délivrance tout en étudiant les différents matériels utilisés.
La sensibilisation des professionnels et leur volonté de disposer de PSL sécurisés en utilisant du matériel sécurisé sont des points positifs notés. Cependant, des points sont à améliorer comme principalement l’harmonisation des pratiques pour le port des gants et la méthodologie d’asepsie cutanée ainsi que l’entretien des locaux et des surfaces.
Les CClin assurent une mission d’orientation, de coordination et de soutien de l’action de lutte contre les infections nosocomiales auprès des établissements de santé. Depuis 1995, date de leur mise en place et de celle de la circulaire IBTT, aucune coopération n’avait été réalisée entre ceux-ci, l’ANSM et les opérateurs de transfusion sanguine (EFS-CTSA). Le caractère nosocomial des IBTT justifie pleinement l’extension de leurs actions auprès des ETS, ainsi que le confirment le résultat de ces 2 enquêtes.
Vague de chaleur au DUV – P-19
Écrit par Monsieur Eric DUCHER (CLERMONT FERRAND, FRANCE), Madame Brigitte LE CORVAISIER (CLERMONT FERRAND, FRANCE)
Les faits :
Banque de sang du dépôt d’urgence vitale (DUV) de l’établissement de santé (ES) contenant 10 CGR O RH-1 et 6 CGR O RH1. Les CGR distribués par l’EFS et stockés sont par groupe de 3, reliés un bracelet plastique solidaire d’une Thermopuce.
Le 10/02/12, l’indicateur numérique extérieur de la banque affiche une T° de 28,5°C sans déclencher l’alarme ni provoquer de pic anormal sur le tracé du disque enregistreur. Le problème se corrige spontanément.
Gestion de l’anomalie :
Appel du service technique (dont un frigoriste) par l’IDE présent lors de l’incident : pas d’anomalie constatée.
À noter qu’une métrologie 9 points réalisée le 5/01/12 concluait à la conformité de la banque de sang.
Vérification des conditions de conservation : les CGR sont retournés à l’EFS pour analyse des courbes de T° des Thermopuces. La lecture ne révèle pas d’exposition à des T° non-conformes (pas de pic à la date et à l’heure de l’anomalie).
Absence d’explication et risque non écarté …
Changement de matériel de froid évoqué.
Récidive le 15/02/12 et explication :
L’IDE présente (opportunément !), vérifie le contenu de la banque de sang et repère une anomalie impliquant les PSL situés sur la clayette supérieure.
L’extrémité d’un des bracelets plastiques en se dépliant passe au travers de la grille supérieure provoquant un blocage des pâles du ventilateur. La surchauffe engendrée est immédiatement détectée par une sonde et affichée sur l’indicateur extérieur alors que la température de l’enceinte n’est pas encore modifiée.
Gestion de la récidive :
Contact avec le service délivrance EFS : changement récent de bracelets plastiques. Les nouveaux plus longs permettent en se dépliant un passage au travers de la grille supérieure.
Mesures correctrices :
Signalement des modifications de matériel EFS impliquant l’ES.
Raccourcissement des bracelets par l’EFS.
Le correspondant d’hémovigilance dépasse les bornes – P-20
Écrit par Docteur Christine BROSSEL (PARIS, FRANCE), Docteur Guillaume FEVRE (PARIS, FRANCE), Professeur Isabelle ROUQUETTE (PARIS, FRANCE), Docteur Jean-Luc STERCKEMANN (PARIS, FRANCE), Madame Davina SUMBAL (PARIS, FRANCE)
Un incident grave de la chaîne transfusionnelle survenu dans notre établissement montre qu’une enquête d’hémovigilance peut remettre en cause l’organisation et le management d’un service clinique.
Les faits : une erreur d’attribution de produit sanguin labile (PSL). Dans un service de réanimation chaque infirmière (IDE) s’occupe de 2 patients. Une IDE A se rend au staff médical hebdomadaire assister à la présentation de ses patients M et R. Elle a envoyé au dépôt de sang une prescription de 2 PSL pour R. L’IDE B prend en charge les patients M et R. Le dépôt appelle le service pour annoncer que les PSL commandés pour R sont prêts. Un brancardier part les chercher. A son retour, l’IDE B effectue un soin au patient M, intubé et sédaté. Elle reçoit les PSL, effectue le contrôle ultime de compatibilité transfuse le PSL de R à M. L’IDE A revient s’occuper de ses patients, elle voit le PSL de R transfusé à M. Elle arrête immédiatement la transfusion, pas de conséquences pour le patient M.
Analyse : l’analyse avec la méthode ALARM montre 2 défaillances. Défaillance dans l’exécution d’une tâche : pas de contrôle de concordance entre l’identité du patient, les documents du dossier transfusionnel, la fiche de distribution nominative et le PSL. Défaillance dans l’organisation du service et le fonctionnement de l’équipe paramédicale : transmissions insuffisantes et informelles quand 1 IDE s’absente brièvement.
Conclusion : la défaillance de tâche relève du correspondant d’hémovigilance (défaut de contrôle de concordance). Avec la défaillance dans l’organisation de l’équipe paramédicale, le correspondant d’hémovigilance remet en cause l’encadrement paramédical du service et son management : un système qui ne dépend pas de lui. Il sort de son champ d’action. Dans ce contexte, l’aide du gestionnaire de risque est nécessaire pour réussir la réalisation de l’enquête, sa validation et surtout la faire accepter par ceux dont le travail est remis en cause.
Etude des non conformités des demandes de produits sanguins labiles – P-21
Écrit par Madame Amel BELGUITH (TUNIS, TUNISIE), Madame Khadija BELLIL (TUNIS, TUNISIE), Madame Neila BEN ROMDHANE (TUNIS, TUNISIE), Madame Sonia MAHJOUB (TUNIS, TUNISIE)
La transfusion sanguine est une thérapeutique non dénuée de risques. Elle fait intervenir plusieurs acteurs aux différentes étapes de la chaîne transfusionnelle. Elle est soumise à des textes réglementaires et des référentiels professionnels.
Méthode : Nous avons évalué toutes les prescriptions de produits sanguins labiles durant un an (Avril 2011-Avril 2012), adressée au laboratoire de l’hôpital FSI La Marsa. Nous avons étudié la conformité de l’ordonnance : identité du patient, service, prescripteur, date de prescription et transfusion, indication, type, nombre et qualifications des PSL ainsi que la cohérence de la qualification demandée par rapport à l’indication.
Résultats : Un total de 308 demandes nous sont parvenues parmi les quelles seulement 69 demandes (22.4%) étaient correctement remplies. Quelques 398 non conformités ont été relevés sur 239 demandes de PSL, soit une moyenne de 1.66 non-conformité/demande. Les services de chirurgie occupent la première place avec 43.1 % de demandes non conformes. Les non conformités ont concernés : les données relevant de l’identité directe du patient (27.3%), les renseignements clinico-biologiques (20.8%), les caractéristiques des PSL demandés (0.5%), les renseignements concernant le médecin prescripteur (51.5%).
Les diverses défaillances constatées peuvent être attribués à la méconnaissance de l’importance de la conformité de la prescription de PSL. Les correctifs visent essentiellement une formation continue aussi bien théorique que pratique impliquant les différents intervenants, ainsi qu’un renforcement du dialogue entre les différents services et la Banque de sang.
Identitovigilance et hémovigilance – P-22
Écrit par Madame Marie DUBOIS (BORDEAUX, FRANCE), Docteur Pierre FIALON (BORDEAUX, FRANCE), Madame Chantal FRATTI (BORDEAUX, FRANCE), Mademoiselle Virginie MOISSET (BORDEAUX, FRANCE), Docteur Sophie PUJOL (BORDEAUX, FRANCE), Docteur Maryse PUNTOUS (BORDEAUX, FRANCE
S’il est deux éléments de sécurisation des soins intrinsèquement liés il s’agit bien de l’Identitovigilance et de l’Hémovigilance.
Accidentelle ou volontaire l’erreur d’identité devient le lot quotidien de nombreux secteurs de soins. Le prélèvement de groupage sanguin est un élément clé permettant de dépister les confusions éventuelles.
Certains services du CHU de Bordeaux sont particulièrement concernés, Urgences, Maternité, Services d’Orthogénie. Tous ces secteurs accueillent des patients démunis souvent confrontés à de grandes difficultés. N’ayant pas de couverture sociale, ou pensant ne pas en avoir certains usagers de nos établissements usurpent des identités de façon à avoir accès aux soins.
Après nous être positionnés sur de l’information aux patients pour leur faire comprendre les risques engagés autour de telles pratiques, notre discours s’est avéré relativement peu suivi d’effet.
Aujourd’hui nous agissons côté soignant en appelant chacun à la vigilance. Pour permettre une prise de conscience de ce nouvel élément à risque nous avons créé cette année un atelier d’Identitovigilance. Les participants à ces sessions sont en charge de la création d’un bracelet d’identité avec des éléments qui leur sont fournis. Carte d’identité, carte vitale, ces documents comportent des données incohérentes, au professionnel alors d’écarter les informations non valides et d’identifier son patient avec les traits d’identification les plus fiables.
Ensuite nous leur proposons de réaliser une demande de PSL avec des documents mis à leur disposition, charge à eux de contrôler si ces derniers sont recevables par l’EFS, le cas échéant nous les guidons dans les démarches à accomplir pour pouvoir accéder à leur commande. Les professionnels sont incités à communiquer leurs doutes quand ils sont en face d’une usurpation d’identité, un moyen pour nous de pouvoir sécuriser à nouveau le dossier informatique en invalidant le dernier séjour.
Informatique et traçabilité
Mise en oeuvre d’un projet d’informatisation de la transfusion sanguine au CH de Narbonne – P-51
Écrit par Docteur Jean Claude GOUIRY (NARBONNE, FRANCE)
CHOIX DU LOGICIEL
Imposé par le service informatique sans aucune concertation
FORMATION AU LOGICIEL
– Nombre de personnels formés: 12
– Durée de la formation : une seule demi journée
– Délai entre cette formation et la mise en application : 6 Mois.
Formation insuffisante décalée dans le temps
MISE EN PLACE DU PROJET
Le Correspondant d’HémoVigilance refuse de devenir chef du projet faute de moyens alloués. Un autre praticien sera proposé pour le remplacer ce dernier ne participera plus à aucune réunion de travail.
Refus d’écouter les personnels de terrain
ASSISTANCE INFORMATIQUE
L’établissement disposant d’un effectif réduit il a été impossible d’obtenir un informaticien détaché sur le projet ce qui a entraîné :
– mauvaise réactivité lors de la survenue de dysfonctionnements source de découragement du personnel soignant avec retour à la procédure écrite
– traçabilité en retard
CONTACT avec un établissement possédant déjà le logiciel
Des membres du CSTH se sont rendus dans cet établissement mais l’informaticien concerné par le projet n’a pu se déplacer.
Expérience d’un établissement voisin non utilisée
CONTACT avec l’EFS
Aucun contact n’a été pris lors de l’acquisition du logiciel, l’EFS n’a participé au projet que par les CSTH.
Peu ou pas de collaboration avec l’EFS
PERSONNEL DELEGUE
Ce n’est qu’au bout de 21 mois que la direction se résignera à désigner un cadre santé temps plein pour encadrer le projet.
La majorité du personnel sera alors formée en seulement 3 mois.
Pas de personnel prévu durant 18 mois
DUREE du PROJET
La durée préconisée de mise en place était d’environ 6 mois. En fait l’ensemble des intervenants (transfuseurs et prescripteurs) ne deviendra opérationnel qu’au bout de 6 mois.
2 ANS au lieu de 6 MOIS
CONCLUSION
Beaucoup de temps perdu par manque de concertation et de moyens.
Une application décisionnelle avec le logiciel de traçabilité des PSL aux Hospices Civils de Lyon – P-52
Écrit par Monsieur Jean-michel BERTHOUX (LYON, FRANCE), Madame Hélène DOLANGE (BRON, FRANCE), Madame Laure GARIN (BRON, FRANCE), Madame Catherine MICHEL (BRON, FRANCE), Madame Claire SAVY (PIERRE BéNITE, FRANCE)
Aux Hospices Civils de Lyon, l’exploitation statistique du logiciel de traçabilité des PSL (Hémoserveur, INLOG) est réalisée à l’aide d’un outil d’aide à la décision.
Celui-ci a également permis une aide à l’organisation de la traçabilité. En effet, un courrier de « relance » est édité automatiquement pour tous les PSL manquants (non traçés) d’une période. Ce courrier est adressé aux cadres des services concernés afin qu’ils renvoient à l’unité d’Hémovigilance les bordereaux de traçabilité laissés dans les dossiers des patients.
Cette nouvelle organisation s’est révélée immédiatement efficace et s’est traduite par les chiffres du tableau ci-dessous sur le Groupement Hospitalier Est au premier trimestre 2012.
Ainsi le taux de traçabilité avant les courriers de relance de 95% est passé à 98,7% après l’envoi de ceux-ci.
Outre le gain significatif de temps pour l’Hémovigilance, cette organisation liée à une gestion automatisée a contribué à mobiliser l’ensemble des acteurs autour de la traçabilité : sensibilisation des équipes de soins, prise de conscience des dysfonctionnements.
Utilisation du système de collecte de données iTrace avec l’automate de plasmaphérèse Autopheresis-C à l’ETS de Charleroi – P-53
Écrit par Madame Isabelle FOUYN (MONT SAINT GUIBERT, BELGIQUE), Madame Laurence LECOMTE (CHARLEROI, BELGIQUE), Madame Thuy Van NGUYEN (MONT SAINT GUIBERT, BELGIQUE), Monsieur Christophe PERNOM (MONT SAINT GUIBERT, BELGIQUE)
Contexte: iTrace (Fenwal) est le système de collecte de données sans fil développé pour les automates d’aphérèse Autopheresis-C et Amicus. Les données des procédures récupérées viennent des instruments et du lecteur de codes à barres. iTrace a été installé à l’ETS de Charleroi sur 3 Amicus en 2008 puis étendu à 5 Autopheresis-C en 2009.
Objectif: L’objectif de cette évaluation est de confirmer l’utilité d’iTrace V2.02 dans la gestion quotidienne des procédures de plasmaphérèse et la pertinence du module de requêtes (iSearch) pour optimiser le fonctionnement des instruments d’aphérèse.
Méthodes: Les données des procédures de 2011 ont été transférées vers iTrace et liées aux informations saisies par le lecteur de codes à barres (N° don et donneur, Opérateur, N° lot du dispositif et des solutions).
Résultats: 1268 procédures ont été réalisées en 2011 et saisies dans les rapports de procédure et de production journalière. 6 indicateurs de performance ont été suivis grâce à iSearch : 1) Le nombre moyen de procédures par jour était de 5,5 + 3. 2) Le nombre de procédures par mois était de 114 + 9. 3) 254 + 19 procédures ont été réalisées par instrument avec une répartition de 21,8%, 20,4%, 20,1%, 20,0% et 17,7% par machine. 4) Les 5 alarmes principales étaient « vérifier présence air » (22,8%), « ajuster l’aiguille » (16,5%), « vérifier pompe anticoagulant » (13,4%), « vérifier peson » (9,3%) et « vérifier présence d’hémoglobine ligne plasma » (8,6%). 5) La distribution des volumes ciblés était 650ml (57,1%), 620 ml (35,5%), 550 ml (7,3%) et 500 ml (0,1%) ; 6) 93,7% des procédures ont été achevées à + 2 ml du volume ciblé.
Résumé / Conclusions: iTrace est un système de collecte de données fiable et facile à utiliser. La fonction iSearch permet de produire facilement des rapports personnalisés. L’analyse statistique des indicateurs de performance aide l’ETS à améliorer son efficacité opérationnelle.
MISE EN PLACE D-UN NOUVEL OUTIL DE TRACABILITE ET D-EVALUATION DES TRANSFUSIONS REALISEES EN MISSIONS EXTERIEURES PAR LE SERVICE DE SANTE DES ARMEES – P-54
Écrit par Professeur Sylvain AUSSET (CLAMART, FRANCE), Docteur Marine CHUECA (CLAMART, FRANCE), Docteur Benoit CLAVIER (CLAMART, FRANCE), Docteur Nicolas DEMAZEAU (CLAMART, FRANCE), Docteur Thomas POUGET (CLAMART, FRANCE), Docteur Anne SAILLIOL (CLAMART, FRANCE)
Depuis 1993, le Centre de Transfusion Sanguine des Armées (CTSA) assure la traçabilité de tous les Produits Sanguins Labiles (PSL) distribués ou délivrés en missions extérieures, sur son logiciel spécifique de gestion des activités transfusionnelles (société Medinfo, logiciel HIIG, version 3.3).
Cet outil a récemment été complété par une application originale permettant de collationner toutes les données relatives à l’acte transfusionnel réalisé en missions extérieures, sous un format normalisé et simplifié.
Sont ainsi tracés, en sus des informations habituelles (lieu, date, heure, nature, quantité des PSL transfusés), les indications de transfusion, le contexte, les médicaments à visée hémostatique (fibrinogène, facteur VII activé, acide tranexamique) et les solutés de remplissage administrés concomitamment, les résultats des analyses d’hémostase (temps de Quick et dosage du fibrinogène) pratiquées avant et après l’épisode transfusionnel, la tolérance et l’évolution clinique, l’efficacité sur le saignement et le devenir du patient.
Ces données sont saisies sur une application informatique spécifique permettant des études statistiques qui aident à l’évaluation et à l’amélioration continue des pratiques transfusionnelles en missions extérieures.
Le Blog, nouvel outil de communication sur l’Hémovigilance et la Sécurité transfusionnelle – P-55
Écrit par Docteur Anne-sophie BRACQ (ROYAN, FRANCE), Docteur Régine LAPEGUE (LA ROCHELLE, FRANCE), Docteur Mara OLIVAN BISTUER (ROYAN, FRANCE)
La Clinique Pasteur de Royan en Charente Maritime, établissement privé de 120 lits ayant une activité de chirurgie et d’obstétrique ainsi qu’un dépôt de sang de type urgence et relais consomme environ 1300 produits sanguins labiles par an.
Le réseau interne d’Hémovigilance mis en place par le médecin correspondant d’Hémoviglance, Anesthésiste-réanimateur et également Responsable du dépôt de sang fédère l’ensemble des acteurs impliqués tant au niveau de la qualité, gestions des risques que des équipes soignantes. Jusqu’à présent les échanges d’informations se réalisaient par des voies traditionnelles : réunions, notes, courriels …
Est apparue la volonté de « moderniser » les outils de communication en développant début 2012 un Blog d’hémovigilance accessible par un identifiant et mot de passe qui permet de mettre à disposition en temps réel l’ensemble des informations nécessaires au fonctionnement de l’hémovigilance dans la Clinique.
Fini les comptes rendus, les textes, les informations sur des réunions que l’on ne retrouve pas, tout est désormais en ligne.
Transport des Produits sanguins labiles
Transport des PSL de l’EFS au dépôt de délivrance : évaluation du transporteur et analyse des non conformités sur une année – P-86
Écrit par Docteur Béatrice LESIMPLE (CHOLET CEDEX, FRANCE)
Introduction :
Le dépôt de délivrance du CH de Cholet fait appel à un prestataire externe pour le transport des PSL à partir de l’EFS de Nantes. Le transporteur a été évalué sur plusieurs points : la conformité des délais et le respect des bonnes pratiques. Par ailleurs, l’ensemble des non conformités à réception de commande a été recensé sur une année puis analysé.
Méthodes :
– mesures des délais de transports : au regard des délais exigés dans l’appel d’offre pour les différents niveaux d’urgence
– respect des bonnes pratiques : à l’occasion d’une navette, conformité des critères mentionnés dans les bonnes pratiques de transport
– non conformités de commande : sur la base d’un formulaire interne, relevé des anomalies à réception des commandes
Résultats :
– délais de transport : conformité des délais pour les différents niveaux d’urgence. L’étude a mis en évidence un délai un peu long d’arrivée du transporteur à l’EFS. Les modalités d’appel ont été revues, et ce délai d’arrivée a pu être optimisé.
– bonne pratique de transport : l’absence de la mallette sécurité dans le véhicule a constitué un écart majeur
– non conformités à réception de la commande : 11 non conformités ont été relevées dans l’année. Certaines sont imputables au transporteur (erreur destinataire, défaut de traçabilité) ; d’autres à l’EFS (erreur de qualification ou transformation ; commande incomplète)
Conclusions :
Ces évaluations ont permis de renforcer les échanges entre les 3 partenaires : transporteur, EFS, dépôt. Chacun ayant conscience des contraintes de l’autre – sécurité routière, délai de préparation des PSL, urgence transfusionnelle – des actions correctives ont été mises en place à chaque maillon afin de renforcer la sécurité de la chaîne transfusionnelle.
Mise en place d’un transport automatisé de produits sanguins labiles (PSL) au CHU de Dijon : retour d’expérience. – P-87
Écrit par Docteur Elisabeth BERGER (DIJON, FRANCE), Docteur Gerard COUILLAULT (DIJON, FRANCE), Monsieur Nicolas DELANGRE (DIJON, FRANCE), Madame Nadine FARCY (DIJON, FRANCE), Docteur Mohamed SLIMANE (DIJON, FRANCE)
En 2011, plus de 30 000 PSL ont été délivrés par l’EFS au CHU de Dijon, avec près de 3900 patients transfusés.
Le CHU s’est équipé d’un nouveau système de transport de PSL automatisé par réseau pneumatique développé par SWISSLOG.
Ce système unidirectionnel relie la gare de départ de l’EFS aux 11 gares d’arrivée qui desservent : blocs et SSPI, réanimations chirurgicales et 13 services de soins à proximité.
Les PSL sont transportés avec leurs consommables et documents de traçabilité dans des sachets plastiques souples à usage unique : jusqu’à 3 CGR, ou 3 PFC ou 1 concentré plaquettaire par sachet (2 mn par envoi).
Avant la mise en place de ce système début 2012, un dossier de qualification a été validé par l’ARS et les procédures d’utilisation par le CSTH.
Afin de sécuriser le retrait des PSL, chaque gare de retrait est dotée d’un fax et d’un téléphone avec un numéro EFS dédié «pneumatiques» : le soignant faxe l’ordonnance et téléphone à l’EFS pour validation des éléments-clés (identité, gare d’arrivée, service) à nouveau contrôlés à réception. Le personnel concerné par la procédure de retrait a été élargi aux aides soignants et agents des services hospitaliers.
Le déploiement s’est effectué sur 9 semaines parallèlement à une «formation/action» sur place : 522 soignants en 71 séances.
Un film vidéo est mis à la disposition des soignants sur intranet.
En conclusion :
- Après quelques mois de fonctionnement, le système est fonctionnel et fiable. Une enquête utilisateur va être réalisée.
- Une extension à d’autres structures du CHU est prévue prochainement.
- Des améliorations sont envisagées en vue d’une traçabilité totalement informatisée du transport «de la bonne poche de sang au bon patient».
- Au-delà des aspects logistiques, l’hémovigilance a «ouvert» la chaine transfusionnelle à des personnels jusque-là non autorisés au CHU pour développer de nouvelles zones de travail en complémentarité, prenant en compte l’évolution de la démographie paramédicale hospitalière.
Transport automatisé de produits sanguins labiles (PSL) : mise en place au CHU de Bordeaux – P-88
Écrit par Madame Marie-chantal DUBOIS (BORDEAUX, FRANCE), Monsieur Pierre FIALON (BORDEAUX, FRANCE), Madame Chantal FRATTI (BORDEAUX, FRANCE), Madame Virginie MOISSET (BORDEAUX, FRANCE), Madame Sophie PUJOL (BORDEAUX, FRANCE), Madame Maryse PUNTOUS (BORDEAUX, FRANC
Face à des besoins techniques et humains accrus pour répondre aux exigences réglementaires des dépôts de sang, et au coût important des frais de « reprise » des PSL non utilisés par nos dépôts relais (140000 euros/an), le déploiement d’un transport automatisé des PSL s’est présenté comme une solution appropriée pour optimiser et sécuriser leur utilisation, et restreindre la vocation des dépôts à l’urgence vitale uniquement. En janvier 2012, la première phase du projet a vu le jour : deux réseaux de pneumatiques relient respectivement l’EFS au service des Urgences Adultes (distance 700m), et au Plateau Technique Chirurgical (distance 400m). Les PSL sont transportés dans des cartouches rigides, chargées d’un maximum de 3 produits. Une qualification des dispositifs a été réalisée en collaboration avec l’EFS, visant à garantir 1/ Les exigences techniques: températures et délais de transport (2 à 3 minutes), fonctionnalité des alarmes ; 2/ Le respect de la qualité des produits: contrôle de l’aspect visuel, du taux d’hémolyse des CGR (<0.8%), de l’indice de tournoiement plaquettaire, du taux de F.VIII des plasmas. Des procédures spécifiques précisent les modalités pratiques d’utilisation, de commande et de réception des PSL, les procédures de panne et d’entretien des dispositifs. La formation du personnel hospitalier a été assurée par l’Unité d’Hémovigilance : l’accent a été mis sur les modalités mises en place pour éviter les erreurs d’attribution à réception, et sur la nécessité de récupérer les produits dans les 10 minutes, délai au-delà duquel se déclenche un retour automatique à l’EFS. Un premier bilan à 3 mois confirme la facilité d’utilisation de cet outil et une adaptation progressive des professionnels à l’organisation adoptée. La seconde phase du projet, prévue pour octobre 2012, reliera l’EFS aux services de chirurgie cardiaque, digestive et thoracique de l’hôpital Haut-Lévêque.